Ostéoporose : alimentation, mode de vie et santé osseuse
Publié le 9 février 2026 • 1 commentaire

Ostéoporose : et si on arrêtait de se focaliser sur les produits laitiers ?
Quand on parle d’ostéoporose, le conseil proposé, y compris par de nombreux professionnels de santé, est souvent le même : mangez 3 produits laitiers par jour.
Cette vision réductrice du métabolisme osseux a décidément la peau dure ! En effet, à vouloir trop simplifier, non seulement on finit par caricaturer, mais on peut surtout passer à côté de l’essentiel. L’os est un tissu vivant, en perpétuel renouvellement, dont la santé dépend d’un équilibre subtil entre de nombreux facteurs.
Je vous propose de réaliser un rapide panorama des principaux facteurs nutritionnels et de mode de vie impliqués dans la préservation de la densité osseuse.
Un tissu vivant : comprendre le remodelage osseux
Chez un adulte, le squelette est en perpétuel remodelage. Il est souvent évoqué qu’environ 10 % du squelette est remodelé chaque année, ce qui correspond à un renouvellement de la totalité du squelette au bout d’environ 10 ans. Il s’agit toutefois d’une moyenne. Il existe en effet de fortes variations selon les types d’os et en fonction de l’âge (il est beaucoup plus élevé pendant la croissance).
Des cellules spécialisées — les ostéoclastes — résorbent l’os ancien, tandis que d’autres — les ostéoblastes — en reconstruisent du nouveau (au niveau mnémotechnique, j’ai toujours retenu que les « ostéoClastes » « Cassent »). Ce remodelage permanent est finement régulé par des signaux hormonaux, inflammatoires, mécaniques et métaboliques.
L’ostéoporose survient lorsque cet équilibre se rompt durablement : la destruction l’emporte alors sur la reconstruction.
Nous sommes donc face à une balance perpétuelle, une tentative de maintien de l’équilibre osseux (la fameuse « homéostasie ») face aux situations de stress cellulaire, pour rappel nécessaires au renouvellement tant que ce stress demeure adaptatif (principe d’hormèse).
En d’autres termes, sans stress cellulaire, vous ne sollicitez pas assez le tissu osseux. Si celui-ci devient toutefois trop important ou mal géré au cours du temps, vous favorisez alors la déminéralisation. La clé se retrouve encore une fois dans une régulation efficiente de l’inflammation.
Inflammation et ostéoporose : un lien sous-estimé
On ne pense pourtant pas spontanément à l’inflammation quand on évoque l’ostéoporose. Il s’agit pourtant de l’un des moteurs principaux de la perte osseuse (mais également de sa construction).
Pour être précis, certaines cytokines pro-inflammatoires — IL-1β, IL-6, TNF-α, initiées par l’activation de NF-κB — stimulent l’activité des ostéoclastes via le système RANKL.
Si l’on prend l’exemple de la ménopause, la chute des œstrogènes au cours de cette période « lève » un frein sur cette inflammation osseuse : les œstrogènes inhibent en effet normalement la production de RANKL et stimulent celle de l’ostéoprotégérine, son antagoniste naturel.
L’ostéoporose n’est d’ailleurs pas une affaire exclusivement féminine : la perte osseuse débute dès 30-40 ans chez l’homme, à raison d’environ 1 % par an. 20 à 25 % des hommes de plus de 50 ans subiront une fracture liée à l’ostéoporose. La baisse progressive de la testostérone — et par conséquent de sa conversion en estradiol — lève progressivement le même type de frein anti-inflammatoire sur le remodelage osseux, avec une augmentation de RANKL et des cytokines pro-inflammatoires (IL-1β, IL-6, TNF-α).
Ce lien entre inflammation et os explique notamment pourquoi les pathologies inflammatoires chroniques — polyarthrite rhumatoïde, maladies inflammatoires intestinales — s’accompagnent d’un risque accru de fragilité osseuse. Il explique aussi pourquoi, à l’inverse, une alimentation de qualité, et plus globalement un mode de vie réduisant les risques d’inflammation systémique de bas-grade, contribuent à la bonne santé du squelette.

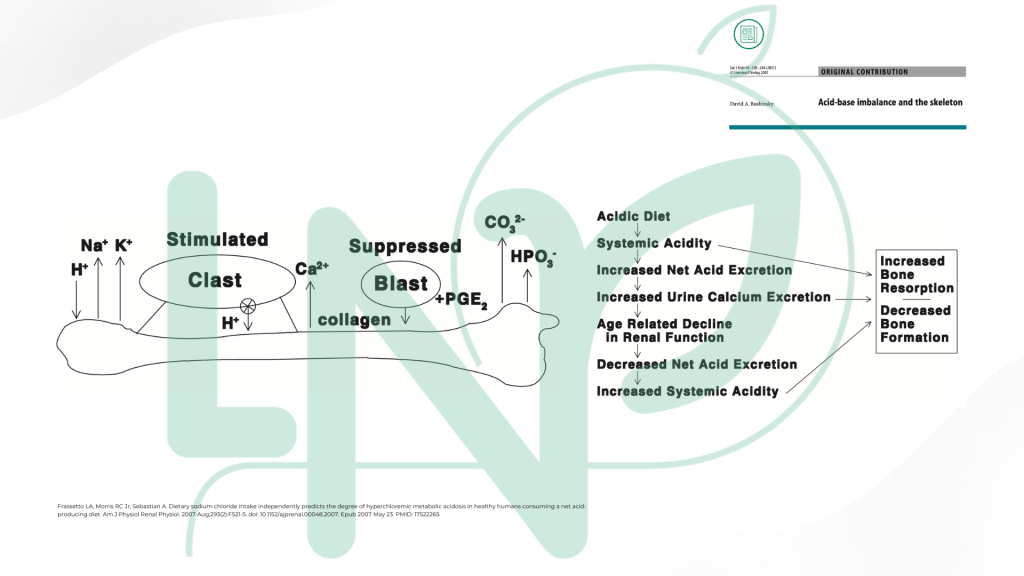
Équilibre acido-basique et santé osseuse
L’alimentation de Homo modernus (je rappelle que cette description n’a aucune valeur anthropologique, vous aurez compris que je parle ici avec un certain second degré du modèle alimentaire occidental souvent pointé du doigt en matière de nutrition), notamment lorsqu’elle est riche en ions chlorure via le sel, génère une charge acide globale que l’organisme doit neutraliser.
Or, lorsque les systèmes de défense de première ligne sont saturés (les systèmes d’élimination des charges volatiles via les poumons et des charges fixes via les reins, mais aussi les systèmes tampon plasmatique), l’os constitue alors le principal réservoir tampon.
En cas de perturbation de cette capacité de régulation, il en résulte une résorption osseuse dans le but de maintenir les constantes biologiques. La régulation du pH plasmatique constitue en effet une priorité vitale pour l’organisme, ce dernier devant être maintenu dans un intervalle très étroit (entre 7,38 et 7,42). La mobilisation des réserves alcalines osseuses, bien que dommageable, est quant à elle bien moins vitale à court terme. Il s’ensuit donc une fuite urinaire accrue de minéraux, notamment de calcium mais aussi de magnésium (pour rappel, environ 50 % des réserves de magnésium se situent dans l’os).
Le sujet de l’équilibre acido-basique est complexe et se retrouve très souvent galvaudé par de nombreuses confusions entre les notions d’acidoses plasmatique, métabolique ou tissulaire, ou encore de pH urinaire. Dans la mesure où ce n’est pas le sujet de cette newsletter, je ne vais pas le développer en détails aujourd’hui, mais si vous souhaitez aller plus loin, voici un article que j’ai rédigé il y a plus de 12 ans (que le temps passe vite !). Il mériterait quelques corrections que je n’ai pas pris le temps de faire, mais vous y trouverez malgré tout l’essentiel. J’y ai également consacré un chapitre entier dans ma formation sur l’ostéoporose.
Un essai contrôlé randomisé mené chez 171 hommes et femmes de plus de 50 ans a par exemple montré qu’une supplémentation en bicarbonate de potassium pendant trois mois réduisait significativement l’excrétion urinaire de calcium et les marqueurs de résorption osseuse, comparativement au placebo (Dawson-Hughes et al., 2009 — PMID: 18940881). Ces données soutiennent donc l’hypothèse qu’une alimentation alcalinisante — riche en fruits, légumes, citrate, malate et potassium — pourrait contribuer à préserver le capital osseux.
Et, en effet, si vous souhaitez prendre soin de vos os, je vous recommande fortement de privilégier la consommation de fruits et légumes, notamment ceux riches en potassium (par exemple la banane et la patate douce), de limiter votre consommation de sel ou aliments en contenant en grande quantité (pour rappel, en moyenne, environ les ¾ des apports en sel sont réalisés par le pain, le fromage, les charcuteries et les aliments ultratransformés ou AUT) et de sodas, plutôt que de vous focaliser sur la consommation de 3 à 4 produits laitiers par jour.
Microbiote intestinal et métabolisme osseux
Encore et toujours lui ! Les données récentes ont en effet mis en évidence l’existence d’un axe intestin-os dont on commence à peine à mesurer l’importance. Le microbiote intestinal influence en effet le métabolisme osseux par plusieurs mécanismes : production d’acides gras à chaîne courte abaissant le pH intestinal et améliorant l’absorption minérale, modulation de l’inflammation systémique et du métabolisme de la vitamine D, interaction avec les cellules immunitaires impliquées dans le remodelage osseux, etc.
Ostéoporose et micronutriments : au-delà du calcium
Bien sûr, le rôle du calcium demeure nécessaire, mais il est souvent surévalué. Une revue systématique publiée dans le BMJ il y a déjà plus de 10 ans, incluant des essais contrôlés randomisés et des études observationnelles, conclut par exemple que l’augmentation des apports en calcium — qu’elle provienne de l’alimentation ou de suppléments — n’est pas associée à une réduction cliniquement significative du risque de fracture (Bolland et al., 2015 — PMID: 26420387). Au-delà d’un certain seuil — environ 700-800 mg par jour —, il n’a pas été démontré qu’un apport supplémentaire génère un bénéfice significatif. Je vous invite à (re)découvrir mes articles sur le sujet si besoin.
D’autres micronutriments méritent tout autant notre attention :
Vitamine D et santé osseuse
La vitamine D reste elle aussi bien évidemment un incontournable : elle conditionne l’absorption intestinale du calcium et intervient directement dans la différenciation des cellules osseuses.
Vitamine K2 et fixation du calcium
La vitamine K2 permet la carboxylation de l’ostéocalcine, une protéine essentielle à la fixation du calcium sur la matrice osseuse. En cas de déficit, le calcium absorbé risque davantage de se déposer dans les parois artérielles plutôt que dans la matrice osseuse (Gast et al., 2009). L’isomère vitamine K2-MK7 est souvent mis en avant car il s’agit de la forme dont l’efficacité sur la santé osseuse a été la plus étudiée (Palermo et al., 2017). Elle est généralement recommandée à hauteur de 50 à 100 µg par jour sous une forme gastro-résistante.
Magnésium, zinc et silicium
Le magnésium intervient comme cofacteur de nombreuses enzymes du métabolisme osseux. Il est également nécessaire à la double hydroxylation hépatique et rénale de la vitamine D, donc à sa bonne utilisation biologique. Pour rappel, le tissu osseux est riche en magnésium (50 % environ de nos réserves dans ce minéral y sont stockées).
Le zinc joue des rôles multiples dans le métabolisme osseux : il entre par exemple dans la constitution de la fraction minérale de l’os (sous forme d’apatites) et réduit la résorption.
Le silicium participe à la synthèse et à la stabilisation du collagène de type I, composant majeur de la trame osseuse. Ses apports diminuent avec l’âge, alors même que les besoins persistent. On le retrouve dans les céréales complètes (avoine en tête), les haricots verts, les bananes ou les fruits secs, mais la biodisponibilité varie considérablement selon la source : élevée par exemple pour les haricots verts (~50 %), très faible pour les bananes (~2-5 %) du fait d’une forme hautement polymérisée. Certaines eaux minérales sont également riches en silice — Rozana, Châteldon, Volvic— dont la biodisponibilité est correcte.
Activité physique et prévention de l’ostéoporose
Aucun complément alimentaire ne pourra remplacer l’effet de la contrainte mécanique sur l’os. Les exercices en charge — marche, course à pied, renforcement musculaire, exercices d’impact — stimulent directement les ostéoblastes et améliorent la microarchitecture osseuse. Si vous aimez faire du vélo ou de la natation, vous en tirerez beaucoup de bénéfices pour votre santé, mais peu pour celle de vos os car il s’agit de sports portés. Ils génèrent donc moins de stress mécanique que la course à pied et les ondes de choc associées à la foulée, ou que la musculation, même à poids de corps.
Une revue systématique incluant 59 études dont 47 essais contrôlés confirme par exemple que l’activité physique exerce un effet favorable sur la densité minérale osseuse chez les personnes de plus de 65 ans (Pinheiro et al., 2020). Le niveau de preuve apparaît selon ces auteurs plus élevé pour le rachis lombaire que pour la hanche.
L’activité physique agit par ailleurs sur d’autres paramètres comme le maintien de la masse musculaire (et donc de l’équilibre, réduisant le risque de chute), l’amélioration de la sensibilité à l’insuline et, bien sûr, la réduction de l’inflammation systémique. Ces effets convergent tous vers une meilleure santé osseuse.
Sommeil, rythmes biologiques et santé des os
Le remodelage osseux n’est pas constant au cours de la journée. Les cellules osseuses — ostéoblastes comme ostéoclastes — expriment des gènes horloges (CLOCK, BMAL1, etc.) dont l’oscillation circadienne régule directement leur activité.
Les marqueurs de résorption osseuse — notamment les CTX sériques — atteignent leur pic entre 2h et 5h du matin. Fait intéressant, la supplémentation calcique le soir semblerait atténuer ce rythme circadien de résorption nocturne. La mélatonine, dont la sécrétion diminue fortement en moyenne après 50 ans, exerce par ailleurs un effet protecteur direct sur l’os, au-delà de son rôle sur le sommeil (St Hilaire et al., 2018).
Les perturbations chroniques des rythmes — exposition tardive aux écrans, horaires irréguliers, travail de nuit — sont associées à une densité osseuse plus faible, notamment par altération du renouvellement et de la structure osseuse, et par stimulation de la perte osseuse via la dérégulation des lymphocytes T et de l’expression d’IL-10.
Ces données invitent donc à considérer la qualité du sommeil et la régularité des rythmes comme des composantes à part entière de la prévention osseuse — au même titre que l’alimentation et l’activité physique.
Prévenir l’ostéoporose : ce qu’il faut retenir
Non, la prévention de l’ostéoporose ne se résume pas à consommer le plus possible de produits laitiers. Elle repose sur un ensemble de leviers complémentaires au sein de notre mode de vie.
Une alimentation de type méditerranéen, riche en végétaux, en légumineuses, en poissons gras, pauvre en produits ultra-transformés, sel et aliments à forte charge insulinique apparaît encore et toujours comme un modèle alimentaire bénéfique. Elle agit positivement non seulement sur la régulation de l’inflammation de bas-grade, mais aussi de l’équilibre acido-basique, du microbiote et est particulièrement riche en micronutriments protecteurs, dont les polyphénols.
En complément, il sera particulièrement important de veiller à optimiser votre statut en vitamine D, vitamine K2 (natto, fromages affinés, jaune d’œuf, foie, etc.) et magnésium.
Une activité physique pratiquée au moins 3 fois par semaine incluant des exercices en charge et du renforcement musculaire, y compris après 60 ans, est essentielle. Sans oublier l’importance de lutter contre la sédentarité en se levant régulièrement de sa chaise pour bouger, idéalement toutes les 30 min.
Une hygiène de vie qui préserve les rythmes biologiques : exposition à la lumière naturelle le matin, limitation des écrans le soir, horaires de sommeil réguliers.
Si besoin était, cette approche rappelle que la santé osseuse, au même titre que la santé en général, se construit sur un socle de comportements quotidiens associés à notre mode de vie, bien plus que sur une molécule isolée, n’en déplaise aux discours réducteurs encore trop souvent portés par certains acteurs de l’industrie agroalimentaire.
Références
- Bolland et al., 2015. Calcium intake and risk of fracture: systematic review. BMJ, 351:h4580 — PMID: 26420387.
- Dawson-Hughes et al., 2009. Treatment with potassium bicarbonate lowers calcium excretion and bone resorption in older men and women. J Clin Endocrinol Metab, 94(1):96-102 — PMID: 18940881.
- Gast et al., 2009. A high menaquinone intake reduces the incidence of coronary heart disease. Nutr Metab Cardiovasc Dis, 19(7):504-10 — PMID: 19179058
- Palermo et al., 2017. Vitamin K and osteoporosis: Myth or reality? Metabolism, 70:57-71 — PMID: 28403946.
- Pinheiro et al., 2020. Evidence on physical activity and osteoporosis prevention for people aged 65+ years. Int J Behav Nutr Phys Act, 17(1):150 — PMID: 33239014.
- St Hilaire et al., 2018. Relationship between melatonin and bone resorption rhythms in premenopausal women. J Bone Miner Metab, 37(1):60-71 — PMID: 29318392.

Que penses-tu de cet article ?
1 commentaire
Merci Anthony pour cet article très complet et pertinent !